
Ko poskušamo oceniti, kako nevarna je neka odporna bakterija, pa je vedno treba razumeti, da se odpornost proti antibiotikom pokaže kot prednost za preživetje šele takrat, ko pridejo bakterije v dejanski stik z njim.


Poudarjam - vsaka hrana, ne samo meso, ima na in v sebi bakterije in je kot taka lahko vir okužbe. Vedno bo torej pomagalo, ne samo pri bakterijah, ampak tudi pri virusih in drugih mikroorganizmih, če si bomo med pripravo sveže hrane in na splošno v življenju preudarno umivali roke. Predvsem je to zelo pomembno, kadar smo v stiku z bolnimi osebami - doma ali v bolnišnici!
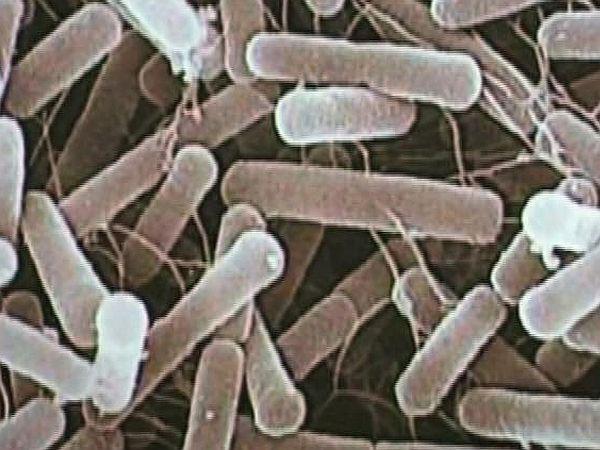
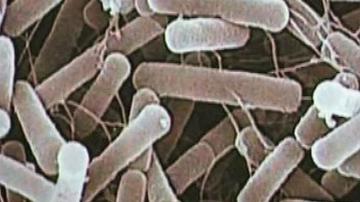
NDM-1 je encim, ki ga v osnovi najdemo v bakterijah E.coli in K. pneumoniae, prvič pa so ga odkrili leta 2008 v švedskem bolniku indijskega porekla, ki se je pred prihodom v švedsko bolnišnico zdravil v Indiji. Gen NDM-1 bakteriji omogoča proizvodnjo istoimenskega encima, ta pa bakteriji omogoča odpornost proti skoraj vsem beta-laktam antibiotikom, vključno s karbapenemi (imipenem, meropenem, ertapenem, doripenem), fluorokinoloni in aminoglikozidi. Za zdaj sta proti bakterijam z genom NDM-1 učinkovita le dva antibiotika - tigeciklin ter kolistin. Zato je po podatkih britanskih zdravstvenih oblasti okužba lahko srednje do smrtno nevarna, zlasti pri kroničnih bolnikih. Karbapenemi so sicer antibiotiki s širokim spektrom delovanja, ki se uporabljajo kot zadnji "obrambni zid" pri zdravljenju okužb, ki jih povzročajo bakterije E.coli in K. pneumoniae. Večina primerov je bila do zdaj odkrita v Indiji, Pakistanu in Bangladešu, o obolenjih pa so poročali tudi v Veliki Britaniji, ZDA, Franciji, na Švedskem, Avstraliji, Hongkongu, Kanadi, Belgiji, Nemčiji, na Nizozemskem, Keniji, Omanu in zdaj tudi v Srbiji in BiH-u. Vsi primeri, ki so bili odkriti zunaj indijske podceline, pa so bili povezani z uporabo zdravstvenih storitev na tistem območju.
o pojavu t. i. superbakterij pravi mikrobiolog Miha Avberšek.
Encim NDM-1 (New Delhi metalo-beta-laktamaza-1) v bakterijah je bil prvič odkrit leta 2008 na Švedskem v bolniku, ki se je pred tem zdravil v Indiji. Od leta 2010 pa se bakterije, ki imajo ta encim in ki jih dela odporne proti širokemu spektru antibiotikov, zaradi prej omenjene lastnosti periodično pojavljajo v medijih z ljubkovalnim imenom superbakterije. Nazadnje so si prvo mesto na naslovnicah spet prislužile konec lanskega leta, ko so v Srbiji in BiH-u imeli nekaj smrtnih primerov pacientov, ki so se okužili z bakterijami, ki so imele ta encim. Kako nevaren je ta encim v resnici, koliko je takšnih bakterij, kaj lahko storimo in še kaj, si lahko preberete v MMC-jevem intervjuju z mikrobiologom dr. Miho Avberškom. Vabljeni k branju.
Srbski Blic je pred kratkim poročal, da so bakterije z encimom NDM-1 močno razširjene tudi po Balkanu. Ta naj bi bil pravzaprav njihovo leglo. Slovenski mediji so se nato decembra znova razpisali, da gre za t. i. "superbakterijo" odporno proti vsem antibiotikom in ki je smrtonosna za ljudi. Kako je zdaj s tem pridevnikom "super" s strokovnega stališča in kako nevarna je v resnici bakterija, ki ima gen za NDM-1?
Bakterije se ne ozirajo na geografijo, temveč rastejo povsod, kjer imajo ustrezne pogoje. To pa je po navadi tam, kjer imajo dobre razmere za rast in zagotovljena hranila – lahko tudi samo v kapljici umazanije na vaši mizi ali na vaših rokah. V sodobnem, globaliziranem svetu imajo na voljo tudi precej hitrih letalskih povezav, tudi medcelinskih, zato je iluzorno pričakovati, da mikroorganizmi ne bodo izkoristili take priložnosti za potovanja. Zato so tudi "legla" lahko zelo majhna, ni treba, da je to vse Balkan ... (smeh).
Šalo na stran - če bi moral jutri v Srbijo na obisk, bi to brez težave storil. Gre sicer za nevarno bakterijo, vendar je po mojem mnenju zadeva precej vzeta iz konteksta in preveč napihnjena. Pravzaprav je zelo kočljivo uporabljati izraz "superbakterije", saj je vprašanje, kaj naj bi to sploh pomenilo. V tem konkretnem primeru gre za patogeno bakterijo (eno izmed enterobakterij), ki ima poleg drugih mehanizmov odpornosti tudi encim karbapenemazo, imenovano NDM-1.
Vse skupaj ji omogoča, da je odporna proti večjemu številu različnih antibiotikov, zato nam v bistvu zmanjkuje orožja, s katerim se lahko bojujemo proti njej. Ali je ta konkretna bakterija, zaradi katere je v Srbiji umrlo nekaj ljudi, res odporna proti čisto vsemu, pa ne vem, ker teh podatkov nimam. Tu se seveda omejujemo zgolj na odpornost proti antibiotikom. Te bakterije recimo niso odporne proti višjim temperaturam in običajnim razkužilom in v tem pogledu niso prav nič "super". Zelo lahko jih nadzorujemo tudi (in predvsem) z običajno higieno. Slednjo pa je seveda najtežje ohranjati na javnih mestih in ustanovah, predvsem v bolnišnicah, kjer je na istem mestu večja količina bolnih ljudi.
Ko poskušamo oceniti, kako nevarna je neka odporna bakterija, pa je vedno treba razumeti, da se odpornost proti antibiotikom pokaže kot prednost za preživetje šele, ko pridejo bakterije v dejanski stik z njim. Bakterije, ki imajo npr. encim NDM-1, v človeškem telesu namreč za hranila in preživetje tekmujejo z drugimi bakterijami, ki omejujejo njeno rast, pri tem pa jim encim NDM-1 prav nič ne pomaga, če v okolju ni tudi antibiotikov, ki uničujejo druge bakterije.
Kako se pravzaprav to zgodi, da bakterije razvijejo takšno odpornost?
Bakterije odpornost proti antibiotikom v okolju razvijajo same ali jo pridobijo od druge bakterije. Na to seveda ne moremo vplivati, lahko pa vplivamo na drug pomemben razlog - človekovo neustrezno uporabo antibiotikov, ne samo v medicini, pač pa tudi v veterini. Ko na primer pri bolniku v splošnem ugotovijo, da gre za bakterijsko okužbo, predpišejo glede na doktrino določen antibiotik.
Če ta ne učinkuje, predpišejo naslednjega, ki je predviden v doktrini, dokler ne ugotovijo, da pravzaprav nič ne pomaga – in šele v tem trenutku se odločijo za mikrobiološko preiskavo, ki daje odločilne podatke o občutljivosti povzročitelja bolezni na antibiotike.
Kaj pa se dogaja vmes? Tu pride do izraza odpornost določene bakterije proti antibiotikom. Vsaka doza antibiotika uniči nanj neodporne bakterije. S tem se ustvari okolje, v katerem odporna bakterija, tudi če je samo ena - generacijski čas bakterije je namreč le od pol do ene ure, zato se lahko v 24 urah izjemno namnoži -, lahko začne porabljati vsa hranila, brez konkurence drugih bakterij. Ko ugotovimo, da je pravzaprav odporna proti vsemu, kar smo uporabili, je običajno storjena že velika škoda ali je celo že prepozno.
Težava je torej predvsem pri t. i. empiričnem zdravljenju, se pravi, da se antibiotiki predpisujejo brez predhodne mikrobiološke analize, brez ustreznih podatkov, kdo je v resnici povzročitelj in kakšni so mehanizmi odpornosti. Razumljivo je, da za vse bolnike tega ne moremo storiti, vendar se v Sloveniji mikrobioloških analiz dela zelo malo.
Dejstvo pa je, da bi se težave, ki jih povzroča pojav bakterij, odpornih proti antibiotikom, veliko hitreje reševalo in preprečevalo, če bi imeli zdravniki že pri prvem receptu podatke, na kaj je določena bakterija občutljiva, in bi lahko že takoj izbrali ustrezen antibiotik – prepričan sem, da si tega tudi sami zelo želijo.
Upam, da ne bomo nikoli prišli v situacijo, ko bo mikrobiološka analiza pokazala: "Odporen proti vsemu." Čeprav se po mojih informacijah to že dogaja, vendar so to izjemno redki primeri. Nimam ustrezne reference pri roki ali v glavi, se pa to vsekakor dogaja tudi v razvitem svetu. Obstajajo sicer nekatere redke rešitve, ki pa jih najbolje poznajo ljudje, ki se s tem podrobno ukvarjajo.
Vendar, kakor bakterija pridobi odpornost, jo lahko tudi izgubi. Preprosto, ker so ji, ko se enkrat znajde v okolju brez antibiotika, konkurenca tudi vse druge bakterije, ki se bojujejo za hrano v tistem okolju. In v okolju brez antibiotika je odpornost proti njemu popolnoma brez pomena, zato je med razmnoževanjem ne ohranja oz. jo izgublja.
Osem odkritih primerov okužb v Srbiji naj bi bil le vrh ledene gore. Kako razširjene so tovrstne bakterije po Balkanu oz. bolj specifično v Sloveniji? Primeri okužbe z bakterijami z NDM-1 so bili sicer odkriti tudi v Avstriji, Veliki Britaniji, ZDA, Kanadi ... predvsem pri ljudeh, ki so bili deležni zdravstvene storitve v Pakistanu in Indiji.
Sam teh podatkov nimam, bi pa verjetno o tem kaj več vedeli na Nacionalnem inštitutu za javno zdravje.
Bakterije imajo to zmožnost, da si lahko določene evolucijsko pridobljene lastnosti med seboj delijo oz. prenašajo druga na drugo. Kako velika je nevarnost, da se gen za encim NDM-1, ki bakterijo dela odporno proti antibiotikom, prenese na druge vrste bakterij?
Tu ne govorimo o okolju kot geografskem pojmu, temveč govorimo o človeku. Človek je okolje in v njem si bakterije lahko "podajajo" genski zapis za odpornost proti antibiotikom. Bolj kot to je vprašanje, kako lahko bakterije, ki jih zdaj ne dojamemo kot človeku nevarne (to so okoljske bakterije, ki so zaradi pritiskov okolja same razvile odpornost proti antibiotikom), prenesejo svojo odpornost na nam nevarne bakterije.
To se je verjetno zgodilo v primeru encimov karbapenemaze (NDM-1) in betalaktamaze razširjenega spektra (ESBL). Kakšna je možnost, da se to zgodi še enkrat? Precej velika, hkrati pa je dovolj, da se zgodi samo enkrat – kjer koli na svetu, pa jo bodo letala razvozila naokoli. To je pač ena izmed "lepot" globalizacije.
V enem izmed strokovnih člankov sem zasledil opombo, da se že več desetletij uporabljajo enaki antibiotiki, v razvoj novih pa se ne vlaga praktično nič. Se pravi, da so "superbakterije" posledica (tudi) razvojnega mrtvila na tem področju, k čemur lahko zelo verjetno prištejemo tudi dejstvo, da zelo veliko ljudi poseže po antibiotikih že pri malce smrkavem nosu, čeprav prehlad povzročajo virusi in ne bakterije?
Težko bi trdil, da je to posledica tega. Odpornost bi bakterije razvijale tako ali drugače, in to precej hitreje, kot smo mi sposobni odkrivati nove antibiotike. V javnosti se velikokrat govori tudi o t. i. "močnejših" antibiotikih, vendar je ta izraz popoln nesmisel. Antibiotik ni močnejši ali šibkejši, pač pa tu govorimo samo o tem, ali antibiotik deluje ali ne. Vendar je jasno – vedno večje število bakterij je odporno proti več vrstam antibiotikov in zgodi se lahko, da bomo prišli do trenutka, ko bomo ostali brez alternativ.
O jemanju antibiotikov zaradi virusnih obolenj je seveda brezpredmetno izgubljati besede. Kot sem povedal že prej, prepričan sem, da bi bili vsi zdravniki zelo veseli, če bi lahko imeli pri vsakem pacientu na voljo mikrobiološko analizo – zakaj ni tako, je pa veliko vzrokov, o katerih pa ne želim dajati komentarjev. Za to obstajajo pristojne osebe, ki bi v tem primeru morale povedati svoje mnenje.
Se vam torej zdi, da je bilo v zadnjih desetletjih premalo vloženo v razvoj novih antibiotikov?
Ne vem. Dvomim pa, da si farmacija in znanost ne želita novih antibiotikov. Od odkritja penicilina (leta 1929) je razvoj sicer res šel hitro naprej, ampak se je ustavilo in leta 2000 je bil po okoli 35 letih prvič odkrit nov antibiotik. Najbrž obstajajo pravi razlogi, zakaj se je ustavilo. Imamo sicer tudi t. i. rezervne antibiotike.
Gre za antibiotike, ki jih namenoma ne uporabljamo in jih hranimo za primere, ko ne bo nič več delovalo. Tu pa se mnenja razlikujejo, in sicer ali naj uporabljamo vse antibiotike ali naj jih hranimo za težke čase. Zagotovo bi si farmacevtska podjetja želela novih antibiotikov, a je vprašanje, kako daleč in hitro je razvoj sploh zmožen iti. Vsekakor je tudi to vprašanje za ljudi, ki se s tem ukvarjajo.
Kaj potem lahko storimo kot preventivni ukrep in kakšna je slika za prihodnost?
Kot že omenjeno, se jih z visoko temperaturo lahko zelo elegantno znebimo, zlasti v prehrani. Težava je, ker človeka težko segrejemo na recimo 80 °C (smeh). Ključnega pomena je vsekakor higiena, predvsem umivanje rok. Ne bom zdaj rekel, da je treba vedno razkuževati roke, saj se s tem uniči naravna flora rok, ki tam mora biti. Prepogosto umivanje rok ima tudi svoje slabe strani, prav tako povezane z mikrobiologijo.
Naj navedem banalen primer, ki pojasnjuje, zakaj je higiena in ozaveščanje ljudi pomembno. Recimo, da režete surovo meso in nato brez umivanja rok naredite še solato. V mesu nevarnosti za okužbo zaradi pečenja na ustrezni temperaturi seveda ne bo več, boste pa dobili prav vse bakterije v zdravi, sveži solati. Samo upamo lahko, da s to svežo solato nismo prenesli nevarnih in hkrati morda še odpornih bakterij.
Poudarjam - vsaka hrana, ne samo meso, ima na in v sebi bakterije in je kot taka lahko vir okužbe. Vedno bo torej pomagalo, ne samo pri bakterijah, ampak tudi pri virusih in drugih mikroorganizmih, če si bomo med pripravo sveže hrane in na splošno v življenju preudarno umivali roke. Predvsem je to zelo pomembno, kadar smo v stiku z bolnimi osebami - doma ali v bolnišnici!
Pri vsem skupaj je seveda izjemnega pomena ozaveščanje tako strokovne kot tudi širše javnosti. Pri tem je seveda pomembno tudi, da je stroka dovolj zaupanja vredna, da nam ljudje povedano tudi verjamejo, čeprav na spletu najdejo marsikaj.
Slika za naprej? Nevarne in hkrati proti antibiotikom odporne bakterije so vsepovsod. To je in bo del našega vsakdana. Tako pač deluje narava in človek ni izvzet. Nevarne bakterije in drugi mikroorganizmi prej ali slej pridejo, na njih smo lahko pripravljeni ali pač ne.
Ko poskušamo oceniti, kako nevarna je neka odporna bakterija, pa je vedno treba razumeti, da se odpornost proti antibiotikom pokaže kot prednost za preživetje šele takrat, ko pridejo bakterije v dejanski stik z njim.
Poudarjam - vsaka hrana, ne samo meso, ima na in v sebi bakterije in je kot taka lahko vir okužbe. Vedno bo torej pomagalo, ne samo pri bakterijah, ampak tudi pri virusih in drugih mikroorganizmih, če si bomo med pripravo sveže hrane in na splošno v življenju preudarno umivali roke. Predvsem je to zelo pomembno, kadar smo v stiku z bolnimi osebami - doma ali v bolnišnici!
NDM-1 je encim, ki ga v osnovi najdemo v bakterijah E.coli in K. pneumoniae, prvič pa so ga odkrili leta 2008 v švedskem bolniku indijskega porekla, ki se je pred prihodom v švedsko bolnišnico zdravil v Indiji. Gen NDM-1 bakteriji omogoča proizvodnjo istoimenskega encima, ta pa bakteriji omogoča odpornost proti skoraj vsem beta-laktam antibiotikom, vključno s karbapenemi (imipenem, meropenem, ertapenem, doripenem), fluorokinoloni in aminoglikozidi. Za zdaj sta proti bakterijam z genom NDM-1 učinkovita le dva antibiotika - tigeciklin ter kolistin. Zato je po podatkih britanskih zdravstvenih oblasti okužba lahko srednje do smrtno nevarna, zlasti pri kroničnih bolnikih. Karbapenemi so sicer antibiotiki s širokim spektrom delovanja, ki se uporabljajo kot zadnji "obrambni zid" pri zdravljenju okužb, ki jih povzročajo bakterije E.coli in K. pneumoniae. Večina primerov je bila do zdaj odkrita v Indiji, Pakistanu in Bangladešu, o obolenjih pa so poročali tudi v Veliki Britaniji, ZDA, Franciji, na Švedskem, Avstraliji, Hongkongu, Kanadi, Belgiji, Nemčiji, na Nizozemskem, Keniji, Omanu in zdaj tudi v Srbiji in BiH-u. Vsi primeri, ki so bili odkriti zunaj indijske podceline, pa so bili povezani z uporabo zdravstvenih storitev na tistem območju.


































































Komentarji so trenutno privzeto izklopljeni. V nastavitvah si jih lahko omogočite. Za prikaz možnosti nastavitev kliknite na ikono vašega profila v zgornjem desnem kotu zaslona.
Prikaži komentarje